胃ポリープとは|消化器専門医が解説する種類・原因・治療【2026年版】
「健康診断の胃カメラで、ポリープが見つかりました」──そんな診断を受けたとき、多くの方が不安を感じます。
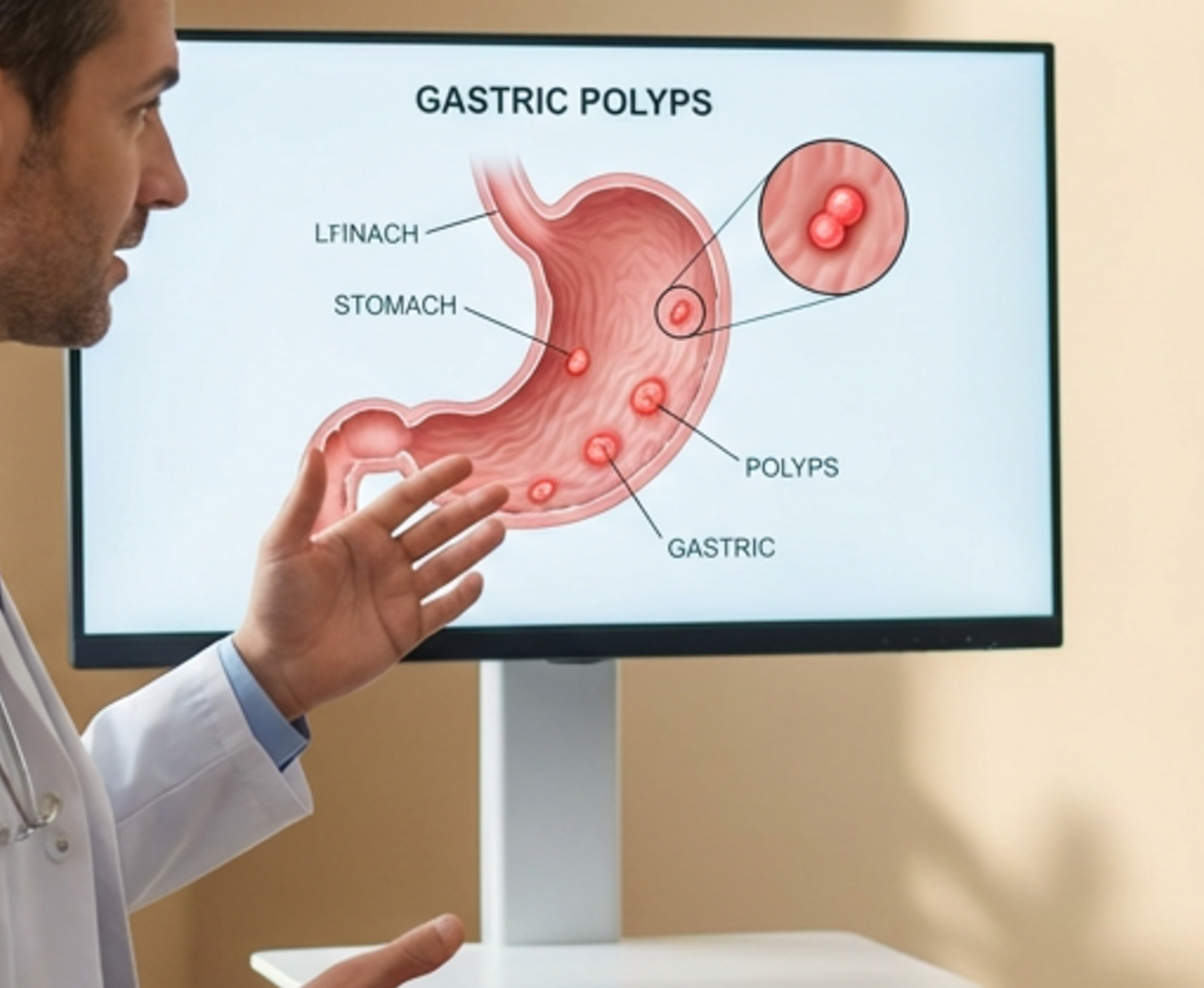
胃ポリープは、胃の粘膜から突出した隆起性病変の総称で、健康診断や人間ドックの内視鏡検査で偶然発見されることがほとんどです。
胃ポリープの多くは良性ですが、種類によってはがん化のリスクがあるため、正確な診断と適切な対応が重要です。
本記事では、臨床経験30年以上の消化器専門医が、胃ポリープの種類、原因、治療法について詳しく解説します。
第1章:胃ポリープとは
🔬 胃ポリープの定義
胃ポリープとは、胃の粘膜表面から突出した隆起性病変の総称です。大きさは数mm〜数cmまで様々で、形状も球状、山状、平坦など多様です。
「ポリープ」という用語は形態的な分類であり、病理組織学的な性質(良性か悪性か)を示すものではありません。そのため、発見された場合は組織検査による正確な診断が重要です。
疫学データ
📊 発見率と年齢分布
- 内視鏡検査での発見率:約2-5%(健診や人間ドックでの報告)
- 年齢分布:40代以降に増加、50-70代で最も多い
- 男女比:やや男性に多い傾向(種類により差がある)
- 複数個存在する割合:約20-30%(特に胃底腺ポリープ)
近年、内視鏡検査の普及と技術向上により、胃ポリープの発見率は増加傾向にあります。特にピロリ菌の除菌治療後に胃底腺ポリープが出現・増大することが知られています。
胃ポリープの一般的特徴
✅ 良性ポリープの特徴
- • 表面が滑らか
- • 色調が周囲粘膜と同じ
- • 境界が明瞭
- • 成長が遅いか変化なし
⚠️ 注意が必要な特徴
- • 表面が不整・潰瘍形成
- • 色調が赤い・暗赤色
- • 境界が不明瞭
- • 急速に増大
💡 重要ポイント:胃ポリープの約90%以上は良性ですが、種類によってはがん化のリスクや、すでにがんが含まれている可能性があります。内視鏡的な見た目だけでは判断できないため、組織検査(生検)が重要です。
👨⚕️ 医師からのメッセージ
「胃ポリープ」と聞いて過度に心配される方が多いですが、大半は良性で治療不要のものです。ただし、種類の見極めと経過観察が重要です。30年以上の診療経験から、適切な診断と対応により、患者さんの不安を解消し、必要に応じた治療を提供してきました。まずは正確な情報を知り、冷静に対処することが大切です。
第2章:胃ポリープの種類と特徴
胃ポリープは病理組織学的に複数の種類に分類され、それぞれ性質や対応が異なります。主な種類は以下の4つです。
1. 胃底腺ポリープ(最も一般的)
✅ 良性・がん化リスクなし
特徴
- 発生部位:胃体部・胃底部(胃の上部)
- 大きさ:通常5mm以下の小型、複数個存在することが多い
- 色調:周囲粘膜と同じ、やや白っぽい
- 形状:半球状、表面は滑らか
- 発生頻度:胃ポリープの約70-80%を占める
発生機序と背景
胃底腺ポリープは、胃底腺(胃酸を分泌する腺)が嚢胞状に拡張したものです。以下の特徴があります:
- • ピロリ菌陰性の胃に多く発生
- • プロトンポンプ阻害薬(PPI)の長期服用で増加・増大
- • ピロリ菌除菌後に新たに出現することがある
- • 女性にやや多い傾向
対応・治療
原則として治療不要。がん化のリスクはほぼゼロであり、経過観察も不要です。ただし、①大型(2cm以上)、②急速な増大、③出血などの症状がある場合は、稀に悪性腫瘍との鑑別のため生検や切除を検討します。
2. 過形成性ポリープ(要注意)
⚠️ 軽度のがん化リスクあり(約2-5%)
特徴
- 発生部位:胃前庭部(胃の出口付近)に多い
- 大きさ:5mm〜2cm程度、単発または複数個
- 色調:やや赤みがかった色
- 形状:半球状〜山状、表面に凹凸がある場合も
- 発生頻度:胃ポリープの約15-20%
発生機序と背景
過形成性ポリープは、慢性的な炎症や粘膜の修復過程で発生します:
- • ピロリ菌感染による慢性胃炎が背景にあることが多い
- • 胃粘膜の再生・修復過程で過剰な増殖が起こる
- • 胆汁逆流、薬剤(NSAIDs)なども関与
- • ピロリ菌除菌後に縮小・消失することがある
がん化リスク
- 大きさが2cm以上:がん化リスクが高まる(約5-10%)
- 表面不整・潰瘍形成:がんが含まれている可能性
- 異型度の高い過形成:将来的ながん化リスク上昇
対応・治療
①小型(1cm以下):ピロリ菌検査→陽性なら除菌治療。除菌後に縮小・消失する可能性あり。年1回の内視鏡経過観察。
②中〜大型(1cm以上):生検でがんの有無を確認。がんが否定されても内視鏡的切除を検討。
③症状がある場合:出血、貧血などがあれば切除を推奨。
3. 腺腫性ポリープ(前がん病変)
🚨 高度のがん化リスクあり(約30-40%)
特徴
- 発生部位:胃前庭部に多い
- 大きさ:1cm以上のことが多い
- 色調:発赤、やや白っぽい
- 形状:扁平隆起〜無茎性、表面に凹凸・陥凹
- 発生頻度:胃ポリープの約5-10%(比較的稀)
発生機序と背景
腺腫性ポリープは、胃がんの前段階と考えられています:
- • ピロリ菌感染による慢性胃炎が背景
- • 腸上皮化生(胃粘膜が腸の粘膜に変化)を伴うことが多い
- • 異型度が高いほどがん化リスクが上昇
- • 大腸の腺腫と同様、腺腫→がん化の経路をたどる
がん化リスク
- 軽度異型腺腫:がん化リスク約10-20%
- 高度異型腺腫:がん化リスク約40-50%、またはすでにがんが含まれている可能性
- 大きさ2cm以上:がんが併存している確率が高い
対応・治療
原則として内視鏡的切除が必要。腺腫性ポリープは前がん病変であり、放置すればがん化のリスクが高いため、発見され次第切除することが推奨されます。内視鏡的粘膜切除術(EMR)または内視鏡的粘膜下層剥離術(ESD)を行い、切除した組織を病理検査でがんの有無を確認します。
4. その他のポリープ
🔹 炎症性ポリープ
潰瘍の治癒過程や慢性炎症により形成される隆起。良性で、がん化リスクはほぼありません。原疾患の治療により縮小・消失することがあります。
🔹 過誤腫性ポリープ
正常組織が異常に増殖したもの。Peutz-Jeghers症候群や若年性ポリープなどが含まれます。遺伝性疾患に伴う場合は、全消化管の精査や家族歴の確認が必要です。
🔹 カルチノイド腫瘍
神経内分泌細胞由来の腫瘍で、ポリープ様の形態を示すことがあります。良性〜低悪性度ですが、大きさや深達度により転移の可能性があるため、切除と病理診断が必要です。
📊 胃ポリープの種類別比較表
| 種類 | 頻度 | がん化リスク | 対応 |
|---|---|---|---|
| 胃底腺ポリープ | 70-80% | ほぼなし | 原則治療不要 |
| 過形成性ポリープ | 15-20% | 2-5% | 経過観察 or 切除 |
| 腺腫性ポリープ | 5-10% | 30-40% | 内視鏡的切除推奨 |
| その他 | 5% | 種類による | 個別判断 |
第3章:胃ポリープの原因とリスク因子
胃ポリープの発生には、ピロリ菌感染、慢性炎症、薬剤、遺伝的要因など、複数の要因が関与しています。種類によって原因が異なります。
主な原因とリスク因子
🦠 ピロリ菌感染
過形成性ポリープと腺腫性ポリープの最大のリスク因子。
- • ピロリ菌が引き起こす慢性胃炎が背景にある
- • 長期感染により胃粘膜の萎縮・腸上皮化生が進行
- • 除菌治療により過形成性ポリープは縮小・消失する可能性
- • ただし、除菌後に胃底腺ポリープが新たに出現することがある
💊 薬剤(プロトンポンプ阻害薬:PPI)
胃底腺ポリープの主要なリスク因子。
- • PPIの長期服用(1年以上)で発生・増大のリスク上昇
- • 胃酸分泌が抑制されることで胃底腺が嚢胞状に拡張
- • PPI中止後、ポリープが縮小・消失することもある
- • 悪性化のリスクはほぼないため過度な心配は不要
🧬 遺伝的要因・家族性疾患
- 家族性大腸腺腫症(FAP):胃にも腺腫性ポリープが多発。定期的なサーベイランスが必要
- Peutz-Jeghers症候群:胃を含む消化管全体に過誤腫性ポリープが多発
- Cowden病:過誤腫性ポリープが多発、甲状腺・乳腺疾患も合併
🔥 慢性胃炎・胃粘膜の変化
ピロリ菌以外にも、以下の要因が胃ポリープの発生に関与します:
- • 自己免疫性胃炎:胃底腺ポリープの発生リスク
- • 胆汁逆流:過形成性ポリープの発生に関与
- • NSAIDs(鎮痛薬):胃粘膜障害により過形成性ポリープのリスク
- • 腸上皮化生:腺腫性ポリープの発生母地となる
🍷 生活習慣・環境要因
- • 喫煙:慢性胃炎を悪化させ、ポリープのリスクを高める
- • 過度の飲酒:胃粘膜障害の原因となる
- • 塩分の多い食事:胃粘膜への刺激、ピロリ菌感染のリスク増加
- • 加齢:40代以降でポリープの発生頻度が増加
👨⚕️ 医師からのアドバイス
胃ポリープの予防には、ピロリ菌の検査と除菌が最も重要です。特に過形成性ポリープや腺腫性ポリープのリスクを大幅に減らせます。また、PPIを長期服用している方は、胃底腺ポリープが増える可能性がありますが、これは良性で心配不要です。定期的な内視鏡検査で早期発見・早期対応を心がけましょう。
第4章:症状と発見のきっかけ
💡 重要ポイント
胃ポリープの大半は無症状です。健康診断や人間ドックの内視鏡検査で偶然発見されることがほとんどで、ポリープ自体が症状を引き起こすことは稀です。
症状がある場合(比較的稀)
ポリープが大きい、出口付近にある、または表面に潰瘍・びらんがある場合に、以下のような症状が現れることがあります:
🩸 出血に関連する症状
- 吐血・黒色便(タール便):ポリープ表面からの出血
- 貧血症状:慢性的な少量出血により、だるさ・息切れ・動悸
- 血液検査での異常:健診でヘモグロビン低下を指摘
🤢 消化器症状
- 腹痛・不快感:特に大型ポリープの場合
- 吐き気・嘔吐:幽門部(胃の出口)近くのポリープが通過障害を起こす
- 胃もたれ・膨満感:慢性胃炎に伴う症状の場合も
- 食欲不振・体重減少:悪性腫瘍が含まれている可能性を考慮
⚠️ 緊急性の高い症状
- 突然の激しい腹痛:有茎性ポリープの捻転(茎がねじれる)
- 大量の吐血:ポリープ表面からの大出血
- 幽門狭窄症状:幽門部の大型ポリープによる通過障害(嘔吐、食事が通らない)
→ これらの症状がある場合は、速やかに医療機関を受診してください。
発見のきっかけ
📋 健康診断・人間ドック(最も多い)
- • 上部消化管内視鏡検査(胃カメラ)で偶然発見
- • バリウム検査で隆起性病変を指摘→内視鏡で精査
- • 無症状の段階で発見されることが最も多い
🔍 他の疾患の検査中に発見
- • 胃炎・胃潰瘍・逆流性食道炎などの検査で内視鏡を行った際に発見
- • ピロリ菌検査後の内視鏡で発見
- • 貧血の原因検索で内視鏡を行い、ポリープからの出血を発見
🏥 症状を契機に受診
- • 黒色便や貧血症状で受診→内視鏡検査でポリープを発見
- • 胃の不快感・痛みで受診→検査でポリープを発見
- • 嘔吐・食事が通りにくいなどの症状で受診→幽門部のポリープを発見
🚨 こんな症状があったら早めに受診を
- 🔴 黒色便(タール便)、血便、吐血
- 🔴 原因不明の貧血(健診で指摘された場合も含む)
- 🔴 持続する胃の痛み・不快感
- 🔴 食欲不振、体重減少
- 🔴 嘔吐を繰り返す、食事が通りにくい
これらの症状は、胃ポリープ以外の重大な疾患(胃がん、胃潰瘍など)の可能性もあるため、必ず医療機関を受診してください。
💚 当院での対応
AIプラスクリニックたまプラーザでは、最新の内視鏡設備を用いて、苦痛の少ない胃カメラ検査を提供しています。
- ✅ 鎮静剤使用による苦痛軽減(ご希望の方)
- ✅ 経鼻内視鏡も選択可能
- ✅ ポリープ発見時は組織検査(生検)で正確な診断
- ✅ 必要に応じて内視鏡的切除も対応可能
- ✅ 消化器専門医による丁寧な説明とフォローアップ
第5章:診断方法と検査
胃ポリープの診断には、内視鏡検査が最も重要です。ポリープの種類を正確に判定し、適切な対応を決定するために、複数の検査手法を組み合わせます。
上部消化管内視鏡検査(胃カメラ)
胃ポリープの診断におけるゴールドスタンダード。直接胃の粘膜を観察し、ポリープの大きさ、形状、色調、表面性状を詳細に評価します。
📋 内視鏡検査で観察するポイント
- ①位置:胃底部・胃体部・胃前庭部のどこに存在するか
- ②大きさ:最大径を測定(mm単位で記録)
- ③形状:有茎性(茎がある)、無茎性(茎がない)、亜有茎性
- ④色調:周囲粘膜と同色、発赤、白色など
- ⑤表面性状:滑らか、凹凸あり、潰瘍・びらんの有無
- ⑥個数:単発、多発(複数個)
🔬 特殊光観察(画像強調内視鏡)
通常の白色光観察に加えて、以下の技術でより詳細な観察が可能です:
- NBI(狭帯域光観察):血管や粘膜表面の微細構造を強調
- BLI(Blue LASER Imaging):血管パターンと表面構造の観察
- 拡大内視鏡:粘膜表面を80-100倍に拡大し、pit pattern(腺管開口部のパターン)を観察
💡 当院の特徴:最新の画像強調内視鏡を導入しており、小さな病変も見逃さない精密な観察が可能です。鎮静剤を使用した苦痛の少ない検査も選択できます。
生検(組織検査)
内視鏡検査中に、ポリープの一部を採取して顕微鏡で調べる検査です。ポリープの種類を確定診断し、がん細胞の有無を判定するために必須です。
生検の適応
- ✓ 過形成性ポリープが疑われる場合(特に1cm以上)
- ✓ 腺腫性ポリープが疑われる場合
- ✓ 表面が不整、潰瘍・びらんがある場合
- ✓ 色調が周囲粘膜と明らかに異なる場合
- ✓ 急速に増大している場合
⚠️ 生検を行わない場合
胃底腺ポリープの典型例(小型、多発、滑らか、胃体部に存在)は、内視鏡的特徴から診断可能であり、生検は不要です。不必要な生検は出血リスクがあるため、慎重に判断します。
検査結果までの期間
生検結果は通常1-2週間で判明します。病理医が組織を顕微鏡で詳細に観察し、ポリープの種類、異型の程度、がん細胞の有無を判定します。
バリウム検査(上部消化管造影検査)
健康診断でポリープが疑われる隆起性病変を発見する検査です。ただし、確定診断には内視鏡検査が必要です。
✅ メリット
- • スクリーニングとして有用
- • 胃全体の形状を把握
- • 内視鏡が苦手な人の選択肢
❌ デメリット
- • 小型ポリープは検出困難
- • 組織検査ができない
- • 被曝あり
バリウム検査で隆起性病変を指摘された場合は、必ず内視鏡検査で精密検査を受けてください。
その他の検査
🩸 血液検査
貧血の有無を確認します(ヘモグロビン、ヘマトクリット値)。ポリープからの出血が疑われる場合に重要です。
🦠 ピロリ菌検査
過形成性ポリープや腺腫性ポリープが見つかった場合、ピロリ菌感染の有無を調べます。感染が確認されれば、除菌治療を検討します。
🧬 遺伝子検査・家族歴調査
多発性のポリープや若年発症の場合、家族性大腸腺腫症(FAP)やPeutz-Jeghers症候群などの遺伝性疾患を考慮し、家族歴の詳細な聴取や遺伝子検査を行うことがあります。
第6章:良性と悪性の見分け方
🎯 重要ポイント
胃ポリープの良性・悪性の鑑別は、内視鏡的特徴と組織学的診断を総合して判断します。内視鏡検査時の所見が最も重要ですが、最終的な確定診断には生検が必須です。
内視鏡的特徴による判別
✅ 良性ポリープの典型的特徴
形態
- • 小型(1cm以下)
- • 表面が滑らか、規則的
- • 境界が明瞭、辺縁整
- • 半球状〜山状の形状
色調
- • 周囲粘膜と同色またはやや白っぽい
- • 均一な色調
表面性状
- • 潰瘍・びらんなし
- • 出血の痕跡なし
🚨 悪性が疑われる特徴
形態
- • 大型(2cm以上)
- • 表面が不整、凹凸あり
- • 境界が不明瞭、辺縁不整
- • 扁平または陥凹を伴う隆起
色調
- • 発赤(赤い)、暗赤色
- • 色調が不均一、まだら模様
表面性状
- • 潰瘍形成、びらん
- • 自然出血、易出血性
- • 白苔(白いコケ状の付着物)
📊 内視鏡所見による悪性度推定
| 所見 | 良性 | 悪性疑い |
|---|---|---|
| 大きさ | 1cm以下 | 2cm以上 |
| 表面 | 滑らか | 不整・潰瘍 |
| 色調 | 周囲と同色 | 発赤・不均一 |
| 境界 | 明瞭 | 不明瞭 |
| 硬さ | 軟らかい | 硬い |
組織学的診断(病理診断)
生検で採取した組織を顕微鏡で観察し、細胞の形態、配列、異型の程度を評価します。これが最終的な確定診断となります。
🔬 病理診断で評価する項目
- ①組織型の同定:胃底腺ポリープ、過形成性ポリープ、腺腫、がんなど
- ②異型度の評価:軽度異型、中等度異型、高度異型
- ③がん細胞の有無:上皮内がん、浸潤がんの検出
- ④背景粘膜の状態:萎縮性胃炎、腸上皮化生の程度
- ⑤ピロリ菌感染の有無:組織上でのピロリ菌の確認
異型度と悪性化リスクの関係
- 軽度異型:核の軽度の異常。がん化リスクは低いが経過観察が必要
- 中等度異型:核の異常が明らか。がん化リスク上昇、切除を検討
- 高度異型:がんに近い状態。切除が強く推奨される
⚠️ 生検の限界
生検はポリープの一部しか採取できないため、他の部位にがんが存在する可能性を完全には否定できません(サンプリングエラー)。特に大型のポリープや表面不整のあるポリープでは、複数箇所から生検を行うか、または切除して全体を病理検査することが推奨されます。
👨⚕️ 医師からのアドバイス
内視鏡検査で「ポリープ」と診断された場合、まず冷静に受け止めてください。大半は良性です。ただし、内視鏡的特徴と生検結果を総合的に判断し、適切な対応を決定することが重要です。特に腺腫性ポリープや大型の過形成性ポリープは、がん化のリスクがあるため、専門医と相談の上で切除を検討しましょう。当院では、詳細な説明と丁寧なフォローアップを心がけています。
第7章:治療方法の選択
胃ポリープの治療方針は、ポリープの種類、大きさ、がん化リスク、症状の有無によって決定されます。経過観察のみで良い場合から、内視鏡的切除が必要な場合まで、個別に判断します。
治療方針の決定フローチャート
📋 ポリープ種類別の治療方針
✅ 胃底腺ポリープ
→ 原則として治療不要、経過観察も不要
- • がん化リスクがほぼゼロのため、放置可能
- • 例外:大型(2cm以上)、急速増大、出血→切除検討
⚠️ 過形成性ポリープ
→ 大きさと症状により判断
- 小型(1cm以下):ピロリ菌陽性なら除菌→年1回経過観察
- 中型(1-2cm):生検で異型度確認→中〜高度異型なら切除
- 大型(2cm以上):がん化リスク高い→内視鏡的切除推奨
🚨 腺腫性ポリープ
→ 原則として内視鏡的切除が必要
- • 前がん病変のため、発見され次第切除
- • 大きさに関わらず切除が推奨される
- • 切除後の病理検査でがんの有無を確認
内視鏡的切除術
胃ポリープの切除は、内視鏡を用いた低侵襲治療で行います。開腹手術は不要で、入院期間も短く、患者さんの負担が少ない治療法です。
1️⃣ ポリペクトミー(ポリープ切除術)
適応
有茎性(茎のある)ポリープ、または小型の無茎性ポリープ
方法
ポリープの茎部にスネアワイヤー(金属の輪)をかけ、通電して切除します。切除時間は数分程度です。
特徴
- ✓ 簡便で安全性が高い
- ✓ 外来で施行可能な場合もある
- ✓ 切除断端からの出血リスクあり(後述)
2️⃣ 内視鏡的粘膜切除術(EMR: Endoscopic Mucosal Resection)
適応
無茎性または亜有茎性のポリープ、腺腫性ポリープ、大型の過形成性ポリープ
方法
ポリープの粘膜下層に生理食塩水などを注入して病変を持ち上げ(粘膜下注入法)、スネアで切除します。より広範囲・確実な切除が可能です。
特徴
- ✓ ポリペクトミーより確実な切除
- ✓ 2cm程度までの病変に適応
- ✓ 1泊入院が一般的
3️⃣ 内視鏡的粘膜下層剥離術(ESD: Endoscopic Submucosal Dissection)
適応
大型ポリープ(2cm以上)、腺腫内がんが疑われる病変、一括切除が必要な病変
方法
高周波ナイフを使用して、粘膜下層を剥離しながら病変を一括切除します。EMRより高度な技術が必要ですが、より大きな病変も確実に切除できます。
特徴
- ✓ 大型病変の一括切除が可能
- ✓ 正確な病理診断が可能
- ✓ 手技時間が長い(30分〜数時間)
- ✓ 1-2泊入院が標準
⚠️ 内視鏡的切除術の合併症
- ①出血:術中または術後(数日以内)に起こる可能性(頻度約2-5%)。内視鏡的止血術で対応
- ②穿孔(胃壁に穴が開く):頻度は約0.5-1%と稀。緊急手術が必要な場合もあり
- ③切除不完全:ポリープの一部が残る。追加切除または経過観察
💡 当院の内視鏡治療
当院では、消化器内視鏡専門医が最新の内視鏡設備を用いて、安全かつ確実な切除術を行っています。切除後は病理検査で詳細な診断を行い、必要に応じて追加治療や経過観察の計画を立てます。入院が必要な場合は、連携病院をご紹介いたします。
ピロリ菌除菌治療
過形成性ポリープや腺腫性ポリープの背景にピロリ菌感染がある場合、除菌治療が有効です。
✅ 除菌治療の効果
- • 過形成性ポリープ:除菌成功後、約30-60%が縮小または消失
- • 腺腫性ポリープ:新たな腺腫の発生を予防
- • 胃がん予防:ポリープに関わらず、胃がんリスクを大幅に低減
ピロリ菌陽性の場合は、ポリープの種類に関わらず除菌治療を推奨します。詳細は「ピロリ菌の検査と除菌治療」の記事をご参照ください。
外科的手術(開腹手術・腹腔鏡手術)
内視鏡的切除が困難または不適切な場合に検討されます。ただし、胃ポリープで外科手術が必要になるケースは非常に稀です。
手術の適応
- • 内視鏡的切除後の病理検査でがんの深達度が深い(粘膜下層深部以深)
- • 切除断端にがん細胞が残存(断端陽性)
- • 巨大ポリープ(5cm以上)で内視鏡的切除が技術的に困難
- • 合併症(穿孔、大出血)で保存的治療が困難
👨⚕️ 治療方針の決定について
胃ポリープの治療方針は、患者さん一人ひとりの状況に応じて個別に決定します。ポリープの種類、大きさ、部位、患者さんの年齢、全身状態、希望などを総合的に考慮します。当院では、十分な説明と話し合いのもと、最適な治療法を選択いたします。不安なことがあれば、遠慮なくご相談ください。
第8章:経過観察と再発予防
8.1 経過観察の基本方針
胃ポリープの多くは良性であり、適切な経過観察により安全に管理できます。消化器専門医として30年以上の臨床経験から、患者さんごとの最適な観察プランをご提案いたします。
ポリープの種類別観察間隔
- 過形成性ポリープ(5mm以下): 1〜2年ごとの内視鏡検査
- 過形成性ポリープ(6mm以上): 6ヶ月〜1年ごとの検査
- 底腺ポリープ: 2〜3年ごとの検査(変化がない場合)
- 腺腫性ポリープ(切除後): 3〜6ヶ月後に確認、その後1年ごと
- 複数のポリープ: 最もリスクの高いポリープの基準に従う
経過観察中は、ポリープのサイズ、数、形態の変化を継続的に記録します。特にサイズが10mmを超える場合や、形態に変化が見られた場合は、生検や切除を検討します。
8.2 ピロリ菌除菌後の変化
ピロリ菌感染に関連する過形成性ポリープは、除菌治療により縮小または消失することが知られています。
除菌後の変化(臨床データ)
- 除菌成功後3〜6ヶ月: ポリープの縮小が始まる(約60〜70%の症例)
- 除菌成功後1年: 約80%の過形成性ポリープが縮小または消失
- 除菌成功後2年: さらに改善が進み、新規ポリープの発生も抑制される
重要ポイント: 除菌後も定期的な内視鏡検査が必要です。ポリープが縮小しても、胃がんリスクがゼロになるわけではありません。
当院では、ピロリ菌除菌後の患者さんに対し、除菌成功確認後6ヶ月〜1年で内視鏡検査を実施し、ポリープの変化と胃粘膜の状態を評価しています。
8.3 再発予防の実践戦略
胃ポリープの再発を防ぐためには、生活習慣の改善と適切な医療管理が重要です。
① ピロリ菌の再感染予防
- 家族内感染のリスク評価と家族検査の推奨
- 衛生的な食生活(生水・井戸水の回避、食器の共用を控える)
- 除菌後5年ごとの再感染チェック(尿素呼気テストまたは便中抗原検査)
② PPI(プロトンポンプ阻害薬)の適正使用
- 長期使用が必要な場合は、定期的な内視鏡検査(1〜2年ごと)
- 医師の指示に従った用量調整(必要最小限の投与)
- 逆流性食道炎の症状改善後は、減量または中止を検討
③ 食生活と生活習慣の改善
- 塩分制限: 1日6g未満を目標(漬物・加工食品を控える)
- 抗酸化食品の摂取: 緑黄色野菜、果物、緑茶など
- 禁煙: 喫煙は胃粘膜の炎症を悪化させ、ポリープのリスクを高めます
- 適度な運動: 週3回以上、30分の有酸素運動
- ストレス管理: 十分な睡眠と休息、リラックス法の実践
④ 定期検診の継続
- 年齢・家族歴・既往歴に応じた個別検診プランの作成
- 内視鏡検査だけでなく、採血検査(貧血・ペプシノゲン値など)も実施
- 症状がなくても、医師が推奨する間隔での検査を継続
8.4 切除後のフォローアップ
内視鏡的切除や手術を受けた患者さんは、術後の合併症管理と再発チェックが必要です。
術後フォローアップスケジュール
| 時期 | 検査内容 | 目的 |
|---|---|---|
| 術後1〜2週間 | 外来診察・採血 | 出血・穿孔などの合併症チェック |
| 術後3〜6ヶ月 | 内視鏡検査・生検 | 切除部位の治癒確認、遺残・再発の有無 |
| 術後1年 | 内視鏡検査 | 新規ポリープの発生チェック |
| 以後毎年 | 定期内視鏡検査 | 再発予防・早期発見 |
術後の注意すべき症状
以下の症状が現れた場合は、すぐに医療機関を受診してください。
- 激しい腹痛(特に術後24〜48時間以内)
- 黒色便(タール便)や血便
- 持続する吐き気・嘔吐
- 発熱(38℃以上)
- めまい・立ちくらみ(貧血の可能性)
8.5 長期的な健康管理
胃ポリープの既往がある方は、胃がんのリスクも念頭に置いた長期的な健康管理が重要です。
生涯にわたる健康戦略
- かかりつけ医の確保: 消化器専門医による継続的な管理
- 検診記録の管理: 内視鏡画像・病理結果を保管し、他院受診時に提示
- 家族への情報共有: 家族歴として子どもや親族に伝える
- 新しい症状の早期報告: 胃痛・食欲不振・体重減少などを放置しない
- 健康保険の活用: 人間ドック・胃がん検診などの制度を利用
第9章:よくある質問(FAQ)
Q1. 胃ポリープは必ず切除しなければなりませんか?
A. いいえ、すべての胃ポリープを切除する必要はありません。切除の判断は、ポリープの種類・サイズ・形態・数により異なります。
- 切除が推奨されるケース: 腺腫性ポリープ(がん化リスク)、10mm以上の過形成性ポリープ、形態が不整なポリープ、出血・貧血の原因となっているポリープ
- 経過観察でよいケース: 5mm以下の過形成性ポリープ、底腺ポリープ(多くの場合)、変化のないポリープ
消化器専門医が、患者さんの年齢、全身状態、リスク要因を総合的に評価し、最適な方針を提案します。
Q2. 胃ポリープがあると胃がんになりやすいのですか?
A. ポリープの種類により異なります。
- 腺腫性ポリープ: がん化リスクがあります(約10〜40%、サイズが大きいほど高リスク)。切除が推奨されます。
- 過形成性ポリープ: 直接のがん化リスクは低いですが、ピロリ菌感染による慢性胃炎がある場合、胃がんリスクが高まります。除菌治療と定期検査が重要です。
- 底腺ポリープ: がん化リスクはほぼありません。ただし、家族性大腸腺腫症(FAP)に伴う場合は大腸がんのリスクがあるため、大腸の精密検査が必要です。
いずれの場合も、定期的な内視鏡検査により早期発見・早期治療が可能です。
Q3. 胃ポリープは自覚症状がないのに、なぜ治療が必要なのですか?
A. 多くの胃ポリープは無症状ですが、以下の理由で治療や経過観察が必要です。
- がん化の予防: 腺腫性ポリープは放置すると胃がんに進行するリスクがあります。
- 合併症の予防: 大きなポリープは出血や貧血の原因になります。
- 早期発見の機会: ポリープの背景にピロリ菌感染や慢性胃炎がある場合、将来的な胃がんリスクが高まります。
「症状がないから大丈夫」と考えず、医師の指示に従った検査・治療を受けることが、長期的な健康維持につながります。
Q4. ピロリ菌を除菌すれば、胃ポリープは消えますか?
A. ピロリ菌感染に関連する過形成性ポリープは、除菌治療により縮小または消失する可能性が高いです。
- 除菌成功後6ヶ月〜1年: 約60〜80%の過形成性ポリープが縮小または消失
- 底腺ポリープ: ピロリ菌との関連が低いため、除菌してもポリープは残ります
- 腺腫性ポリープ: 除菌では消失しないため、切除治療が必要です
除菌後もポリープが残る場合や、サイズが大きい場合は、定期的な内視鏡検査で経過を観察します。
Q5. 内視鏡的切除は痛いですか?入院が必要ですか?
A. 内視鏡的ポリープ切除は、鎮静剤(静脈麻酔)を使用するため、ほとんど痛みを感じません。
- 検査中: 鎮静剤により、うとうとした状態で処置を受けられます。目が覚めたときには終了しています。
- 術後: 軽い腹部不快感や違和感を感じることがありますが、通常は数時間〜1日で改善します。
- 入院: 小さなポリープ(5mm以下)の場合は日帰りも可能です。10mm以上のポリープや複数切除の場合は、1〜2日の入院が推奨されます。
術後は、医師の指示に従って食事制限や安静を守ることで、合併症のリスクを最小限に抑えられます。
Q6. 胃ポリープは遺伝しますか?家族も検査すべきですか?
A. 多くの胃ポリープは遺伝性ではありませんが、以下のケースでは家族の検査が推奨されます。
- 家族性大腸腺腫症(FAP): 底腺ポリープが多発する遺伝性疾患。大腸がんのリスクが非常に高いため、家族全員の検査が必要です。
- ピロリ菌感染: 家族内感染が多いため、一人が感染している場合、家族全員の検査を推奨します。
- 胃がんの家族歴: 両親や兄弟に胃がん患者がいる場合、定期的な胃内視鏡検査が推奨されます。
遺伝性疾患が疑われる場合は、遺伝カウンセリングや専門医の診察を受けることをお勧めします。
Q7. PPIを長期間飲んでいますが、胃ポリープができやすいのですか?
A. はい、プロトンポンプ阻害薬(PPI)の長期使用は、底腺ポリープの発生リスクを高めることが知られています。
- 発生率: PPI使用者の約10〜30%に底腺ポリープが見られます。
- がん化リスク: PPI関連の底腺ポリープは、ほとんどの場合良性であり、がん化のリスクは低いです。
- 対策: 定期的な内視鏡検査(1〜2年ごと)を受け、ポリープの数やサイズを確認します。症状が改善すれば、医師と相談してPPIの減量や中止を検討します。
PPIは逆流性食道炎や胃潰瘍の治療に有効な薬ですが、必要最小限の用量・期間での使用が推奨されます。
Q8. 胃ポリープがあっても、食事制限は必要ありませんか?
A. 基本的に厳格な食事制限は不要ですが、胃粘膜の健康を保つための食生活改善は推奨されます。
- 塩分を控える: 1日6g未満を目標。高塩分食は胃粘膜の炎症を悪化させます。
- 刺激物を避ける: 辛い食べ物、アルコール、カフェインの過剰摂取を控える。
- バランスの良い食事: 野菜・果物を多く摂り、抗酸化作用のある食品(緑茶、トマト、ブロッコリーなど)を取り入れる。
- 規則正しい食事: 暴飲暴食を避け、ゆっくりよく噛んで食べる。
ピロリ菌感染がある場合や、胃炎が強い場合は、医師の指導のもと、より具体的な食事療法を実践します。
Q9. 胃ポリープを切除した後、再発することはありますか?
A. はい、再発の可能性はあります。再発率はポリープの種類や背景因子により異なります。
- 過形成性ポリープ: ピロリ菌感染が残っている場合、再発率が高くなります。除菌治療により再発リスクを大幅に減らせます。
- 腺腫性ポリープ: 切除後も新たに発生する可能性があります(年間約5〜10%)。定期的な内視鏡検査が必須です。
- 底腺ポリープ: PPI使用中は再発しやすいです。PPI中止後は減少することがあります。
再発予防のためには、ピロリ菌除菌、定期検診、生活習慣の改善が重要です。
Q10. 胃ポリープの検査で生検を受けましたが、痛みや合併症はありますか?
A. 生検(組織採取)は内視鏡検査中に行われ、ほとんど痛みはありません。
- 検査中: 胃粘膜には痛覚神経が少ないため、生検時の痛みはほとんど感じません。
- 術後: まれに軽い出血がありますが、多くは自然に止まります。抗凝固薬(血液サラサラの薬)を使用している場合は、事前に医師に相談してください。
- 合併症: 重篤な合併症(大量出血・穿孔)はまれです(0.1%未満)。
生検により、ポリープの正確な診断(良性・悪性の判定)ができ、適切な治療方針が決定されます。
Q11. 胃ポリープと診断されましたが、症状が全くありません。本当に経過観察が必要ですか?
A. はい、症状がなくても経過観察は必要です。
胃ポリープの多くは無症状ですが、以下の理由で定期的な検査が重要です。
- サイズや形態の変化: 経時的にポリープが大きくなったり、形が変わったりする場合、治療が必要になります。
- 新規ポリープの発生: 一度ポリープができた方は、新たなポリープが発生しやすい傾向があります。
- 背景疾患の管理: ピロリ菌感染や慢性胃炎がある場合、将来的な胃がんリスクが高まります。
「今は問題ない」と安心せず、医師が推奨する間隔で内視鏡検査を継続してください。
Q12. 健康診断のバリウム検査で胃ポリープが疑われました。どうすればいいですか?
A. バリウム検査(胃X線検査)で異常が指摘された場合は、必ず胃内視鏡検査(胃カメラ)を受けてください。
- バリウム検査の限界: バリウム検査では、ポリープの種類や詳細な特徴を判断できません。「ポリープ疑い」と言われた場合、良性か悪性かの確定診断はできていません。
- 内視鏡検査の利点: 直接粘膜を観察でき、必要に応じて生検やその場でポリープを切除できます。診断精度が格段に高く、早期がんの発見も可能です。
- 受診のタイミング: バリウム検査で異常を指摘されたら、2〜3ヶ月以内に内視鏡検査を受けることが推奨されます。
当院では、バリウム検査後の精密検査にも対応しています。お気軽にご相談ください。
第10章:まとめ
胃ポリープについて、押さえておくべき10のポイント
胃ポリープは3つの主要タイプに分類される
過形成性ポリープ(最も多い)、底腺ポリープ(良性・がん化リスク低い)、腺腫性ポリープ(前がん病変・要注意)。それぞれの特徴とリスクを理解し、適切な対応を選択することが重要です。
ほとんどのポリープは無症状
症状がないことが多いため、健康診断や人間ドックでの胃内視鏡検査が発見の鍵です。定期的な検査を習慣化し、早期発見・早期対応を心がけましょう。
ピロリ菌感染が重要なリスク因子
過形成性ポリープの多くはピロリ菌感染に関連しています。除菌治療により、ポリープの縮小・消失が期待できるだけでなく、胃がんリスクも大幅に低減します。
PPI長期使用は底腺ポリープのリスクを高める
逆流性食道炎などでPPIを長期服用している方は、定期的な内視鏡検査が必要です。がん化リスクは低いものの、ポリープの数や状態を確認しましょう。
腺腫性ポリープは切除が基本
腺腫性ポリープはがん化リスクがあるため、原則として内視鏡的切除が推奨されます。サイズが大きいほど、また形態が不整なほど、リスクが高まります。
内視鏡的切除は安全で効果的
ポリペクトミー(スネア切除)やEMR(内視鏡的粘膜切除術)により、外科手術なしでポリープを切除できます。鎮静剤を使用するため痛みはほとんどなく、日帰りまたは短期入院で対応可能です。
経過観察の重要性
小さなポリープや底腺ポリープは、すぐに切除せず経過観察を選択することがあります。ポリープの種類・サイズ・数に応じた観察間隔を守り、変化を見逃さないようにしましょう。
再発予防には生活習慣の改善が不可欠
塩分制限、禁煙、抗酸化食品の摂取、ストレス管理など、日常生活の工夫が再発予防につながります。ピロリ菌の再感染予防も忘れずに。
家族性疾患の可能性も念頭に
若年者で多発性の底腺ポリープがある場合や、家族に胃がん・大腸がんの患者が多い場合は、遺伝性疾患(家族性大腸腺腫症など)の可能性があります。専門医に相談し、必要に応じて遺伝カウンセリングを受けましょう。
消化器専門医との継続的な関係が健康の鍵
胃ポリープの管理は、一度の検査や治療で終わりではありません。かかりつけの消化器専門医を持ち、長期的な視点で胃の健康を守りましょう。疑問や不安があれば、遠慮なく相談してください。
参考文献
- 日本消化器病学会編『胃ポリープ診療ガイドライン 2023年版』南江堂, 2023
- 日本消化器内視鏡学会『消化器内視鏡ガイドライン 2024』医学書院, 2024
- 日本ヘリコバクター学会『H. pylori 感染の診断と治療のガイドライン 2023改訂版』先端医学社, 2023
- 国立がん研究センター がん情報サービス「胃がん」https://ganjoho.jp/public/cancer/stomach/index.html
- 厚生労働省『がん予防重点健康教育及びがん検診実施のための指針』令和5年改正版
- Abraham NS, et al. AGA Clinical Practice Update on Management of Gastric Polyps: Expert Review. Gastroenterology. 2022;162(4):1239-1247.
- Sekiguchi M, et al. Prevalence and management of gastric polyps: a systematic review. J Gastroenterol Hepatol. 2021;36(8):2043-2052.
- Carmack SW, et al. The endoscopic spectrum of fundic gland polyps. J Clin Gastroenterol. 2020;54(8):655-662.
- Park DY, Lauwers GY. Gastric polyps: classification and management. Arch Pathol Lab Med. 2018;142(5):633-640.
- Goddard AF, et al. Guidelines for the management of gastric polyps. Gut. 2020;69(9):1547-1565.
AIプラスクリニックたまプラーザ
診療科目: 内科・消化器内科・外科・内視鏡内科
住所: 〒225-0003 神奈川県横浜市青葉区新石川3-15-3 2F
アクセス: 東急田園都市線「たまプラーザ駅」徒歩1分
電話: 045-XXX-XXXX(診療予約・お問い合わせ)
診療時間:
平日 9:00〜12:30 / 14:30〜18:00
土曜 9:00〜13:00
休診日: 日曜・祝日
オンライン予約: https://aiplusclinic-tamaplaza.com