ピロリ菌の検査と除菌治療|医学博士が解説する胃がん予防の最前線【2026年版】
「胃がんの99%はピロリ菌が原因」──この事実をご存知ですか?
ヘリコバクター・ピロリ(Helicobacter pylori)、通称ピロリ菌は、胃に生息する細菌で、胃がん、胃潰瘍、十二指腸潰瘍の主要な原因です。
本記事では、臨床経験30年以上の医学博士が、ピロリ菌の検査から除菌治療、そして胃がん予防までを徹底解説します。
1.1 ピロリ菌とは
ヘリコバクター・ピロリは、1983年にオーストラリアの医師バリー・マーシャルとロビン・ウォーレンによって発見されました(2005年ノーベル生理学・医学賞受賞)。
ピロリ菌の特徴
- 形状:らせん状(長さ約2.5~4μm)
- 鞭毛:4~8本の鞭毛で胃粘膜を移動
- 生息場所:胃の粘液層
- 特性:ウレアーゼという酵素を産生し、胃酸を中和
1.2 なぜ胃酸の中で生きられるのか
胃は強い酸(pH1~2)で満たされており、通常の細菌は生存できません。しかし、ピロリ菌はウレアーゼという酵素を持っています。
ウレアーゼの働き
- 胃の中の尿素をアンモニアと二酸化炭素に分解
- アンモニアが胃酸を中和し、アルカリ性のバリアを形成
- このバリアの中で生存・増殖
1.3 ピロリ菌の疫学
ピロリ菌感染は、世界人口の約50%に及ぶと推定されています。
日本の現状(2026年)
- 全体の感染率:約30%(減少傾向)
- 年代別感染率:
- 20代:約10%
- 30代:約20%
- 40代:約30%
- 50代:約50%
- 60代以上:約70~80%
- 減少理由:衛生環境の改善、上下水道の普及
1.4 感染経路
ピロリ菌は、主に幼少期(5歳まで)に感染します。
主な感染経路
- 経口感染:口から口へ(親から子への食べ物の口移し)
- 糞口感染:汚染された水や食品
- 家族内感染:両親がピロリ菌陽性の場合、子供の感染率が高い
成人後の感染は稀
胃酸分泌が十分な成人では、新たにピロリ菌に感染することはほとんどありません。感染の多くは幼少期に成立します。
1.5 ピロリ菌が引き起こす疾患
ピロリ菌感染は、以下の疾患の主要な原因です。
ピロリ菌関連疾患
- 慢性胃炎:感染者のほぼ全員
- 胃潰瘍:原因の約70~90%
- 十二指腸潰瘍:原因の約95%以上
- 胃がん:原因の約99%
- 胃MALTリンパ腫:低悪性度B細胞リンパ腫
- 特発性血小板減少性紫斑病(ITP):一部の症例
- 機能性ディスペプシア:一部の症例
2. ピロリ菌と胃がんの関係
2.1 胃がんの99%はピロリ菌が原因
日本の研究で、胃がん患者の約99%がピロリ菌に感染していることが明らかになっています。
ピロリ菌感染と胃がんリスク
- 非感染者の胃がん発生率:ほぼ0%
- 感染者の胃がん発生率:年間0.4%(累積で約10%)
- リスク上昇:非感染者と比べて5~10倍
2.2 胃がん発生のメカニズム
ピロリ菌感染から胃がんに至る過程は、数十年かけて進行します。
胃がんへの多段階発がんプロセス
- 正常胃粘膜
- 急性胃炎(感染直後)
- 慢性胃炎(数年~数十年)
- 萎縮性胃炎(胃粘膜の萎縮)
- 腸上皮化生(胃粘膜が腸の粘膜に変化)
- 異形成(前癌病変)
- 胃がん
2.3 除菌による胃がん予防効果
多くの研究で、ピロリ菌の除菌が胃がんリスクを大幅に低減することが証明されています。
除菌の効果(エビデンス)
- 胃がんリスク低減:約30~80%
- 胃がん罹患率:除菌群で有意に低下
- 早期除菌の重要性:萎縮性胃炎が進む前の除菌が効果的
日本の大規模研究(2008年)
早期胃がんの内視鏡治療後にピロリ菌を除菌した群では、新たな胃がんの発生が3分の1に減少しました。
2.4 除菌のタイミング
除菌は早ければ早いほど効果的です。
理想的な除菌時期
- 20~30代:萎縮性胃炎が進行する前
- 40代以降:萎縮性胃炎があっても除菌の意義はある
- 高齢者:除菌による胃がん予防効果は限定的だが、胃潰瘍予防には有効
重要:除菌しても胃がんリスクはゼロにならない
除菌後も萎縮性胃炎や腸上皮化生が残る場合、胃がんリスクは残存します。除菌後も定期的な内視鏡検査が推奨されます。
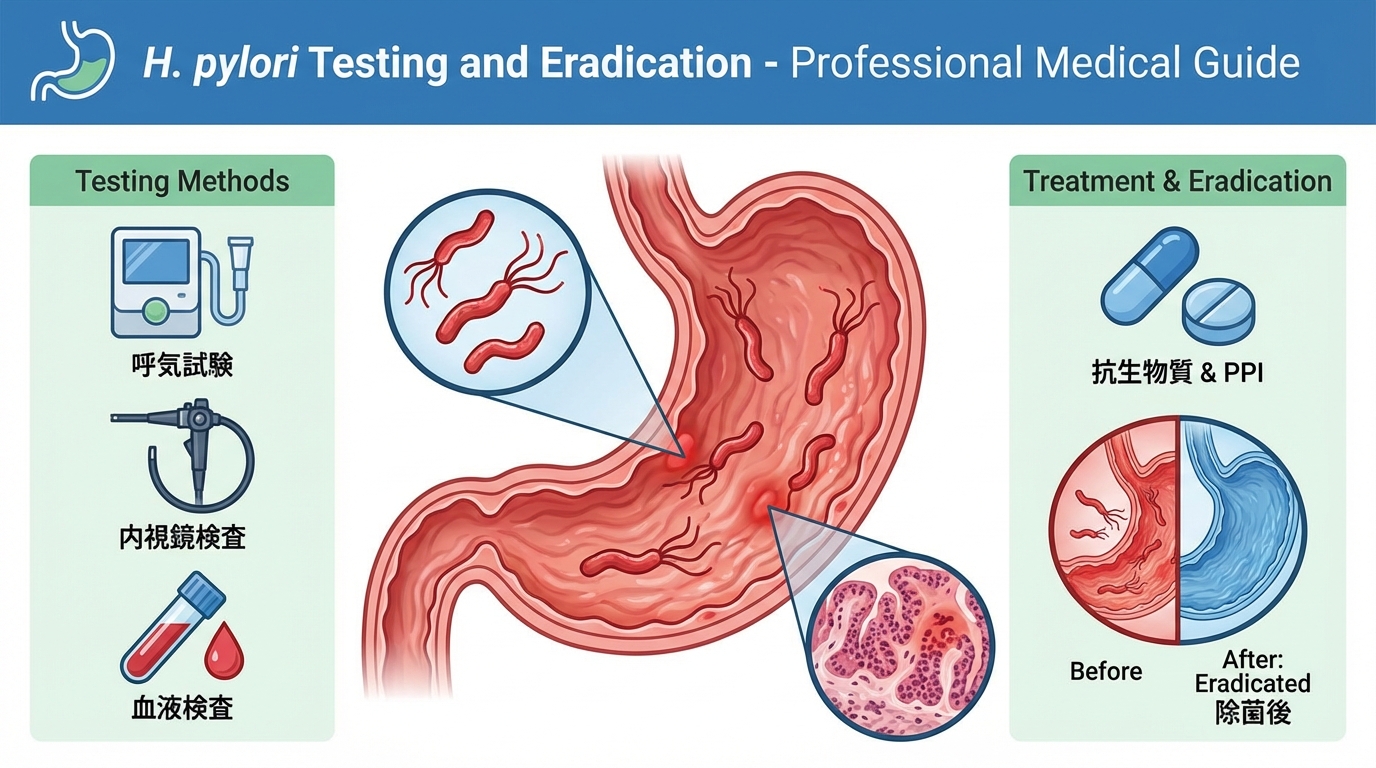
3. ピロリ菌の検査方法
ピロリ菌の検査は、内視鏡を使う方法と内視鏡を使わない方法に大別されます。
3.1 内視鏡を使う検査(侵襲的検査)
迅速ウレアーゼ試験
内視鏡で採取した胃粘膜を試薬に浸し、色の変化でピロリ菌の有無を判定します。
- 原理:ピロリ菌のウレアーゼが尿素を分解→アルカリ性に→試薬の色が変化
- 所要時間:約1~24時間
- 精度:感度90~95%、特異度95~100%
- 利点:迅速、簡便
- 欠点:PPIやH2ブロッカー服用中は偽陰性の可能性
鏡検法(組織診断)
採取した胃粘膜を顕微鏡で観察し、ピロリ菌を直接確認します。
- 精度:感度90~95%、特異度95~100%
- 利点:萎縮性胃炎や腸上皮化生の評価も可能
- 欠点:時間がかかる(数日)、費用が高い
培養法
採取した胃粘膜を培養し、ピロリ菌を増殖させて確認します。
- 精度:感度70~80%(低い)、特異度100%
- 利点:薬剤感受性試験が可能(除菌失敗例で有用)
- 欠点:時間がかかる(1週間)、技術的に難しい
3.2 内視鏡を使わない検査(非侵襲的検査)
尿素呼気試験(UBT)
最も推奨される検査法です。
検査手順
- 空腹状態で来院
- 呼気を採取(before)
- 13C標識尿素を含む錠剤を服用
- 20分後、再び呼気を採取(after)
- 呼気中の13CO2濃度を測定
- 精度:感度95~100%、特異度95~100%
- 利点:非侵襲的、高精度、除菌判定に最適
- 欠点:PPIやH2ブロッカー、抗生物質は検査前に休薬が必要
- 費用:保険適用で約1,500円(3割負担)
便中抗原検査
便を採取し、ピロリ菌の抗原を検出します。
- 精度:感度90~95%、特異度95~100%
- 利点:非侵襲的、子供にも使用可能
- 欠点:便の採取が必要
血清抗体検査
血液中のピロリ菌に対する抗体(IgG)を測定します。
- 精度:感度85~95%、特異度80~90%(やや低い)
- 利点:簡便、健康診断で実施可能
- 欠点:
- 除菌後も抗体が残るため、除菌判定には不適
- 偽陽性・偽陰性がある
尿中抗体検査
尿中のピロリ菌抗体を測定します。
- 精度:やや低い
- 利点:簡便
- 欠点:精度が低く、現在はあまり使用されない
3.3 検査方法の選び方
状況別の推奨検査
| 状況 | 推奨検査 |
|---|---|
| 初回検査(健康診断) | 血清抗体検査 |
| 精密検査 | 尿素呼気試験 または 内視鏡検査 |
| 除菌判定 | 尿素呼気試験(最適)または 便中抗原検査 |
| 除菌失敗後 | 培養法(薬剤感受性試験) |
3.4 検査前の注意事項
正確な検査のため、以下の薬剤は休薬が必要です。
休薬期間
- PPI(プロトンポンプ阻害薬):検査の2週間前から中止
- H2ブロッカー:検査の1週間前から中止
- 抗生物質:検査の4週間前から中止
注意:これらの薬剤を服用中の場合、必ず主治医に相談してください。
5. 除菌後の判定と再除菌
5.1 除菌判定の方法とタイミング
除菌治療終了後、必ず除菌判定を行います。判定のタイミングは除菌終了から4週間以上経過後が原則です。
| 判定法 | 特徴 | 感度・特異度 | 保険適用 |
|---|---|---|---|
| 尿素呼気試験(UBT) | 最も推奨される判定法 非侵襲的で正確 |
感度98% 特異度98% |
○ |
| 便中抗原検査 | 簡便、UBTができない場合に | 感度96% 特異度97% |
○ |
| 内視鏡検査(生検) | 胃粘膜評価も可能 侵襲的 |
感度95% 特異度95% |
○ |
| 抗体検査(血清・尿) | 除菌判定には不適 陰性化に時間がかかる |
判定不可 | × |
💡 専門医のアドバイス:除菌判定の重要性
除菌判定を省略すると、除菌失敗を見逃す可能性があります。必ず4週間以上空けて判定を受けましょう。また、判定前4週間はPPIや抗菌薬の使用を避ける必要があります。
5.2 一次除菌の成功率
一次除菌の成功率は約75-80%です(2026年現在)。クラリスロマイシン耐性菌の増加により、以前より成功率は低下傾向にあります。
除菌成功に影響する因子
- 服薬アドヒアランス:7日間の確実な服薬が最重要
- 抗菌薬耐性:クラリスロマイシン耐性菌(日本で約30-40%)
- 喫煙:喫煙者は成功率が約10%低下
- 年齢・性別:高齢者でやや成功率低下
- 胃酸分泌:胃酸抑制が不十分だと成功率低下
5.3 二次除菌(再除菌)
一次除菌が失敗した場合、二次除菌を行います。抗菌薬の組み合わせを変更します。
二次除菌レジメン(保険適用)
- PPI(または P-CAB)+ アモキシシリン + メトロニダゾール
- 投与期間:7日間(1日2回)
- 成功率:約90-95%
⚠️ 二次除菌の注意点
- アルコール厳禁:メトロニダゾールとアルコールの併用で激しい悪心・嘔吐(ジスルフィラム様反応)
- 除菌中および除菌終了後3日間は完全禁酒
- 調味料に含まれるアルコールも注意
5.4 三次除菌以降
二次除菌も失敗した場合、三次除菌は保険適用外となります。専門医と相談のうえ、以下の選択肢を検討します。
💡 臨床経験からのアドバイス
30年の臨床経験から、三次除菌以降は感受性試験に基づく個別化治療が最も確実です。また、除菌に失敗しても定期的な内視鏡検査で早期発見が可能です。除菌を諦めず、専門医と相談しましょう。
5.5 除菌判定で陽性だった場合
除菌判定で陽性(除菌失敗)だった場合の対応手順:
- 服薬状況の確認:飲み忘れがなかったか確認
- 二次除菌の説明:レジメン、注意点(禁酒)を説明
- 再除菌の実施:一次除菌終了から4週間以上空けて開始可能
- モチベーション維持:二次除菌の成功率は高いことを説明
6. 保険適用と費用
6.1 ピロリ菌検査・除菌の保険適用条件
2026年現在、ピロリ菌の検査と除菌治療は保険適用です。ただし、保険適用には条件があります。
保険適用の条件
- 内視鏡検査で以下のいずれかの診断がついた場合
- 胃潰瘍・十二指腸潰瘍
- 胃MALTリンパ腫
- 特発性血小板減少性紫斑病(ITP)
- 早期胃がん内視鏡治療後
- ヘリコバクター・ピロリ感染胃炎(最も多い適応)
- 「ヘリコバクター・ピロリ感染胃炎」の保険適用(2013年2月〜)
- 内視鏡検査で胃炎が確認されれば保険適用
- 症状がなくても検査可能
- 胃がん予防目的での除菌が事実上可能に
⚠️ 保険適用の注意点
- 内視鏡検査が必須:血液検査や尿検査だけでは保険適用外
- 人間ドックなどでピロリ菌陽性が判明した場合、医療機関で改めて内視鏡検査を受ける必要がある
- 内視鏡を受けずに除菌治療を受けた場合は全額自費
6.2 検査・除菌にかかる費用(3割負担の場合)
| 項目 | 費用(3割負担) | 備考 |
|---|---|---|
| 上部内視鏡検査(胃カメラ) | 約3,000〜5,000円 | 生検含む 鎮静剤使用で+数百円 |
| ピロリ菌検査 | 約600〜1,200円 | 検査法により異なる 尿素呼気試験:約1,200円 |
| 一次除菌治療(薬代) | 約2,000〜3,000円 | 7日分の薬代 処方料・管理料含む |
| 除菌判定(尿素呼気試験) | 約1,200円 | 除菌終了4週間後以降 |
| 二次除菌治療(薬代) | 約2,000〜3,000円 | 7日分の薬代 一次除菌失敗時 |
| 合計(一次除菌成功の場合) | 約7,000〜10,000円 | 初診料・再診料含む 診察回数により変動 |
ℹ️ 費用の目安(標準的なケース)
- 初回受診:初診料 + 内視鏡検査 + ピロリ菌検査 ≒ 約5,000〜7,000円
- 除菌開始:再診料 + 除菌薬処方 ≒ 約2,500〜3,500円
- 除菌判定:再診料 + 尿素呼気試験 ≒ 約1,500〜2,000円
- 総額(一次除菌成功):約9,000〜12,000円(3割負担)
6.3 自費での検査・除菌
内視鏡検査を受けずに検査・除菌を希望する場合は全額自費となります。
| 項目 | 自費の場合の費用 |
|---|---|
| ピロリ菌検査(抗体検査など) | 約3,000〜5,000円 |
| 除菌治療(薬代) | 約8,000〜15,000円 |
| 除菌判定 | 約3,000〜5,000円 |
| 合計 | 約15,000〜25,000円 |
💡 専門医のアドバイス:保険適用を活用しましょう
内視鏡検査は胃がんの早期発見にも有用です。保険適用で費用を抑えられるだけでなく、胃粘膜の状態を正確に評価できます。40歳以上の方は、ピロリ菌検査と同時に胃がん検診も兼ねることをお勧めします。
6.4 医療費控除
ピロリ菌の検査・除菌治療は医療費控除の対象となります。年間の医療費が10万円(所得200万円未満の場合は所得の5%)を超えた場合、確定申告で控除を受けられます。
- 領収書を保管しておきましょう
- 通院のための交通費も対象
- 家族の医療費を合算可能
7. 除菌後の変化と注意点
7.1 除菌成功後の胃粘膜の変化
ピロリ菌除菌に成功すると、胃粘膜に様々な良い変化が起こります。
除菌後の胃粘膜変化のタイムライン
- 除菌直後〜3ヶ月
- 胃粘膜の炎症が急速に改善
- 胃酸分泌が正常化
- 症状(胃痛、胃もたれ)が軽減
- 6ヶ月〜1年
- 萎縮性胃炎が徐々に改善
- 腸上皮化生の進行が停止
- 胃がんリスクが低下し始める
- 1年〜数年
- 萎縮の改善が続く(完全には戻らない場合も)
- 胃がんリスクは除菌前の約1/3に減少
- 若年者ほど改善効果が大きい
ℹ️ 萎縮性胃炎の可逆性
除菌により萎縮性胃炎はある程度改善しますが、完全に元には戻りません。特に高度な萎縮や腸上皮化生は不可逆的です。だからこそ、若いうちの除菌が重要です。
7.2 除菌後に起こりうる症状
1. 逆流性食道炎の増悪
除菌後、一部の患者さんで逆流性食道炎が悪化または新たに発症することがあります(約5-15%)。
メカニズム
- ピロリ菌除菌 → 胃酸分泌が正常化(増加)→ 胃酸の逆流が起こりやすくなる
- 特に、もともと胃酸分泌能が保たれている人で起こりやすい
⚠️ こんな症状があれば逆流性食道炎の可能性
- 胸やけ、酸っぱいものがこみ上げる
- 食後の胸の痛み
- 慢性的な咳、のどの違和感
症状があれば医師に相談してください。PPIなどの治療で改善します。
2. 体重増加
除菌後、体重が増加する人がいます(約10-20%)。
メカニズム
- 胃粘膜の炎症改善 → 食欲増進 → 食事量増加
- 胃もたれ・胃痛の改善 → 食べやすくなる
- 平均1-3kgの増加(個人差大)
💡 専門医のアドバイス
体重増加は胃の調子が良くなった証拠でもあります。ただし、過度な体重増加は生活習慣病のリスクとなるため、食事のバランスと適度な運動を心がけましょう。
3. 下痢・軟便(除菌中)
除菌治療中、下痢や軟便が起こることがあります(約10-30%)。
- 抗菌薬による腸内細菌叢の変化が原因
- 多くは軽度で治療終了後1-2週間で改善
- 高度の下痢や血便、発熱があれば医師に連絡
下痢への対策
- 整腸剤(ビオフェルミンなど)の併用
- 脂っこい食事を避ける
- 水分補給を十分に
- 症状が強ければ医師に相談
7.3 除菌後も定期検査が必要な理由
ピロリ菌除菌に成功しても、定期的な内視鏡検査は必要です。
⚠️ 除菌後も胃がんリスクはゼロではない
- 除菌により胃がんリスクは約80%減少しますが、ゼロにはなりません
- 特に除菌前に萎縮性胃炎が進行していた場合、胃がんリスクが残る
- 除菌後も年1回の内視鏡検査が推奨されます
除菌後の内視鏡検査スケジュール
- 除菌1年後:除菌後初回の内視鏡検査
- 除菌による粘膜変化の確認
- 胃がんやポリープの有無を確認
- その後:年1回の定期内視鏡検査
- 萎縮の程度により頻度調整
- 高度萎縮・腸上皮化生がある場合:半年〜1年ごと
- 軽度〜中等度萎縮:1〜2年ごと
💡 臨床経験からのアドバイス
30年の臨床経験から、除菌後の定期検査で早期胃がんが見つかるケースは少なくありません。除菌に成功しても「もう安心」と思わず、定期的な検査を続けることが大切です。早期発見なら内視鏡治療で完治可能です。
7.4 除菌後の生活習慣
除菌成功後も、胃の健康を守るために以下の生活習慣を心がけましょう。
除菌後の生活習慣のポイント
- 禁煙:喫煙は胃がんリスクを高めます
- 減塩:塩分の摂りすぎは胃粘膜に負担
- バランスの良い食事:野菜・果物を積極的に
- 適度な運動:肥満予防と免疫力向上
- ストレス管理:ストレスは胃の健康に影響
- 定期検査:年1回の内視鏡検査を忘れずに
8. 予防と再感染対策
8.1 ピロリ菌の感染経路
ピロリ菌がどのように感染するかを理解することで、再感染を予防できます。
主な感染経路
- 経口感染(口から入る)
- 幼少期(主に5歳以下)の感染がほとんど
- 衛生環境が整っていない時代に多かった
- 家庭内感染
- 母親から子どもへの感染(口移し、食器の共有など)
- 父親や祖父母からの感染も
- 環境感染
- 汚染された水や食品からの感染(発展途上国)
- 日本では上下水道整備により激減
ℹ️ 成人の新規感染は稀
成人になってからの新規感染は非常に稀です。胃酸分泌が十分な成人の胃には、ピロリ菌は定着しにくいためです。除菌後の再感染率は年間1%未満と低いです。
8.2 再感染のリスクと予防
再感染リスクが高い状況
- 衛生環境が不十分な地域への渡航
- 発展途上国での生水摂取
- 衛生状態の悪い食事
- 家族内に未除菌の感染者がいる場合
- 配偶者や家族が感染している場合、再感染リスクがわずかに上昇
- ただし、成人間の感染は稀
- 免疫力低下
- 胃酸分泌低下(高齢、胃の手術後など)
- 免疫抑制剤使用
再感染予防のポイント
- 手洗いの徹底:食事前、トイレ後の手洗い
- 衛生的な食習慣:
- 生水を飲まない(特に発展途上国)
- 食器の共有を避ける(特に乳幼児がいる家庭)
- 口移しでの食事を避ける
- 家族の検査・除菌:
- 同居家族もピロリ菌検査を受けることを推奨
- 家族全員で除菌すれば再感染リスクはさらに低下
💡 専門医のアドバイス:家族検査の重要性
ピロリ菌は家族内で高率に感染しています。あなたが陽性なら、配偶者やお子さんも検査を受けることをお勧めします。特に、小さなお子さんがいる家庭では、親が除菌することで子どもへの感染を防げます。
8.3 子どもへの感染予防
ピロリ菌感染の大部分は5歳以下の幼少期に起こります。子どもへの感染を予防することが最も重要です。
子どもへの感染予防策
- 親が除菌する:
- 親(特に母親)が除菌すれば子どもへの感染リスクは大幅に減少
- 妊娠前または授乳後に除菌を検討
- 口移しを避ける:
- 食べ物の口移し、同じスプーンの使用を避ける
- 噛み砕いた食べ物を与えない
- 食器の使い分け:
- 子ども専用の食器・コップを使う
- 大人の箸で子どもに食べさせない
- キスの注意:
- 口へのキスは避ける(頬やおでこは問題ない)
⚠️ 子どもの除菌は慎重に
小児へのピロリ菌除菌は、症状がある場合や特別な理由がある場合に限定されます。理由:
- 抗菌薬の副作用リスク
- 再感染の可能性(衛生環境が改善されなければ)
- 日本では15歳以下の除菌は保険適用外(一部例外あり)
小児の検査・除菌は小児消化器専門医と相談してください。
8.4 海外渡航時の注意
発展途上国など衛生環境が不十分な地域への渡航時は注意が必要です。
海外渡航時のピロリ菌予防
- 生水を飲まない:ボトル入りの水を利用
- 氷に注意:現地の水道水で作った氷は避ける
- 生の野菜・果物:皮をむく、加熱調理されたものを選ぶ
- 衛生状態の良いレストランを選ぶ
- 手洗いの徹底:食事前、トイレ後
ℹ️ 再感染の頻度
日本国内での再感染率は年間約0.5-1%と非常に低いです。衛生環境の整った日本では、除菌後の再感染を過度に心配する必要はありません。
9. よくある質問(FAQ)
Q1. ピロリ菌に感染していても症状がない場合、除菌すべきですか?
A. はい、症状がなくても除菌をお勧めします。
ピロリ菌感染の多くは無症状ですが、将来的に胃がんのリスクを高めます。日本では、内視鏡検査で胃炎が確認されれば保険適用で除菌治療を受けられます。特に以下の方は積極的に除菌を検討すべきです:
- 40歳以上の方
- 家族に胃がんの既往がある方
- 胃潰瘍や十二指腸潰瘍の既往がある方
- 萎縮性胃炎を指摘された方
若いうちに除菌すれば、胃粘膜の萎縮が進む前に治療でき、胃がん予防効果がより高まります。
Q2. 人間ドックでピロリ菌陽性と言われました。すぐに除菌できますか?
A. まず医療機関で内視鏡検査を受ける必要があります。
保険適用で除菌治療を受けるには、内視鏡検査で胃炎の診断が必要です。人間ドックの血液検査や尿検査でピロリ菌陽性が判明した場合、消化器内科を受診し、内視鏡検査を受けてください。内視鏡検査で胃炎が確認されれば、保険適用で除菌治療を開始できます。
内視鏡検査は胃がんの早期発見にも有用ですので、ぜひ受けることをお勧めします。
Q3. 除菌治療の副作用はどのくらいありますか?
A. 約10-30%の方に軽度の副作用が見られますが、ほとんどは軽症です。
主な副作用:
- 下痢・軟便(10-30%):最も多い副作用。抗菌薬による腸内細菌叢の変化が原因
- 味覚異常(5-10%):苦味や金属味を感じる。クラリスロマイシンの副作用
- 発疹・かゆみ(1-5%):アレルギー反応。症状が強い場合は中止が必要
- 腹痛・胃もたれ(数%)
副作用の多くは軽度で、治療終了後1-2週間で改善します。重篤な副作用(アナフィラキシー、偽膜性大腸炎など)は稀(0.1%未満)です。副作用が強い場合は医師に相談してください。
Q4. 除菌に失敗したらどうなりますか?
A. 二次除菌を行います。一次除菌の失敗は約20-25%です。
一次除菌が失敗した場合、抗菌薬の組み合わせを変更した二次除菌を行います。二次除菌の成功率は約90-95%と高いです。
二次除菌でも失敗した場合、三次除菌は保険適用外となりますが、培養・感受性試験に基づく個別化治療で80-90%の成功率が期待できます。専門医と相談のうえ、最適な治療法を選択しましょう。
除菌失敗の主な原因:
- クラリスロマイシン耐性菌(約30-40%)
- 服薬アドヒアランス不良(飲み忘れ)
- 喫煙
7日間確実に薬を飲むことが成功の鍵です。
Q5. 除菌後、再感染することはありますか?
A. 日本国内での再感染率は年間約0.5-1%と非常に低いです。
成人になってからのピロリ菌の新規感染は稀です。胃酸分泌が十分な成人の胃には、ピロリ菌は定着しにくいためです。
再感染リスクが高い状況:
- 発展途上国など衛生環境が不十分な地域への渡航
- 家族内に未除菌の感染者がいる場合(成人間の感染は稀)
予防策:手洗いの徹底、生水を飲まない、食器の共有を避けるなど。日本国内で通常の生活を送る限り、再感染を過度に心配する必要はありません。
Q6. 除菌後、胃がんのリスクはゼロになりますか?
A. いいえ、ゼロにはなりません。約80%減少しますが、残存リスクがあります。
ピロリ菌除菌により胃がんリスクは大幅に減少しますが、完全にゼロにはなりません。特に、除菌前に萎縮性胃炎が進行していた場合、胃がんリスクが残ります。
除菌後も年1回の内視鏡検査が推奨されます。定期検査により早期発見が可能で、早期胃がんなら内視鏡治療で完治できます。
若いうちに除菌すれば、萎縮が進む前に治療でき、胃がん予防効果がより高まります。
Q7. 家族も検査を受けるべきですか?
A. はい、家族も検査を受けることをお勧めします。
ピロリ菌は家族内で高率に感染しています。あなたが陽性なら、配偶者やお子さんも検査を受けることをお勧めします。
特に重要なのは:
- 小さなお子さんがいる家庭:親が除菌することで子どもへの感染を予防できます
- 配偶者:夫婦間での感染リスクは低いですが、両方が感染しているケースは多い
- 親・兄弟姉妹:同じ家庭環境で育った場合、感染している可能性が高い
家族全員で検査・除菌すれば、家族全体の胃がんリスクを下げられます。
Q8. 除菌治療中、アルコールは飲めますか?
A. 一次除菌中は飲酒可能ですが、二次除菌中は完全禁酒が必要です。
一次除菌(PPI + アモキシシリン + クラリスロマイシン):
- アルコールとの相互作用はないため、飲酒可能
- ただし、過度の飲酒は胃粘膜に負担をかけるため控えめに
二次除菌(PPI + アモキシシリン + メトロニダゾール):
- 絶対に飲酒禁止
- メトロニダゾールとアルコールの併用で激しい悪心・嘔吐(ジスルフィラム様反応)が起こる
- 除菌中および除菌終了後3日間は完全禁酒
- 調味料に含まれるアルコールにも注意(料理酒、みりんなど)
Q9. ピロリ菌除菌後、逆流性食道炎が悪化することがあると聞きました。本当ですか?
A. はい、一部の方(約5-15%)で逆流性食道炎が悪化または新たに発症することがあります。
メカニズム:
- ピロリ菌除菌 → 胃酸分泌が正常化(増加)→ 胃酸の逆流が起こりやすくなる
- 特に、もともと胃酸分泌能が保たれている人で起こりやすい
症状:胸やけ、酸っぱいものがこみ上げる、食後の胸の痛みなど
対策:症状があればPPI(プロトンポンプ阻害薬)などで治療します。多くの場合、治療により改善します。除菌による胃がん予防効果は、逆流性食道炎のリスクを大きく上回ります。
Q10. 除菌治療の費用はどのくらいかかりますか?
A. 保険適用(3割負担)で、一次除菌成功の場合、総額約9,000〜12,000円です。
費用の内訳(3割負担):
- 初回受診:初診料 + 内視鏡検査 + ピロリ菌検査 ≒ 約5,000〜7,000円
- 除菌開始:再診料 + 除菌薬処方 ≒ 約2,500〜3,500円
- 除菌判定:再診料 + 尿素呼気試験 ≒ 約1,500〜2,000円
二次除菌が必要な場合、さらに約3,000〜4,000円が追加されます。
内視鏡検査なしで自費診療を受ける場合、総額約15,000〜25,000円となります。保険適用を活用することをお勧めします。
Q11. 妊娠中や授乳中でもピロリ菌の検査・除菌はできますか?
A. 検査は可能ですが、除菌治療は妊娠中・授乳中は避けるべきです。
検査:
- 尿素呼気試験、便中抗原検査、抗体検査(血液・尿)は妊娠中でも安全
- 内視鏡検査は妊娠中は原則避けるが、緊急時は可能
除菌治療:
- 妊娠中:抗菌薬の胎児への影響を考慮し、除菌は避ける
- 授乳中:抗菌薬が母乳に移行するため、除菌は避ける(または断乳後に実施)
推奨時期:妊娠前または授乳終了後に除菌治療を受けることをお勧めします。親が除菌すれば、お子さんへの感染を予防できます。
Q12. 除菌治療を受けた後、どのくらいで除菌判定を受ければ良いですか?
A. 除菌終了から4週間以上経過後に除菌判定を受けてください。
除菌判定のタイミング:
- 4週間以上空ける理由:除菌終了直後は菌が減少していても、まだ残存している可能性があるため
- 判定方法:尿素呼気試験(UBT)が最も推奨される(感度・特異度98%)
判定前の注意事項:
- 判定前4週間はPPI(プロトンポンプ阻害薬)や抗菌薬の使用を避ける
- これらの薬剤が偽陰性(実際は陽性なのに陰性と判定される)の原因となるため
除菌判定を省略すると、除菌失敗を見逃す可能性があります。必ず受けましょう。
10. まとめ
ピロリ菌は日本人の約半数が感染している細菌で、胃がんの最大のリスク因子です。ピロリ菌感染者の胃がん発症リスクは非感染者の約10倍に達します。しかし、適切な検査と除菌治療により、胃がんリスクを約80%減少させることができます。
本記事の重要ポイント
1. ピロリ菌とは
- 胃に生息する細菌で、慢性胃炎、胃潰瘍、胃がんの原因
- 日本人の感染率:全体で約45-50%、40歳以上で約70%
- 主に幼少期(5歳以下)に感染
2. ピロリ菌と胃がんの関係
- ピロリ菌感染者の胃がん発症リスクは非感染者の約10倍
- 日本人の胃がんの約99%はピロリ菌感染が関与
- 除菌により胃がんリスクを約80%減少させることが可能
- 若いうちの除菌ほど予防効果が高い
3. 検査方法
- 内視鏡検査必須:保険適用を受けるには内視鏡検査で胃炎の診断が必要
- 尿素呼気試験(UBT):最も正確な検査法(感度・特異度98%)
- 便中抗原検査:簡便で正確(感度・特異度96-97%)
- 抗体検査:スクリーニングに有用だが、除菌判定には不適
4. 除菌治療
- 一次除菌:PPI + アモキシシリン + クラリスロマイシン(7日間)
- 成功率:約75-80%
- 二次除菌:PPI + アモキシシリン + メトロニダゾール(7日間)
- 成功率:約90-95%
- アルコール厳禁(除菌中および終了後3日間)
- 三次除菌以降:保険適用外だが、感受性試験に基づく個別化治療で高い成功率
5. 除菌判定
- 除菌終了から4週間以上経過後に実施
- 尿素呼気試験(UBT)が最も推奨される
- 判定前4週間はPPIや抗菌薬の使用を避ける
6. 保険適用と費用
- 内視鏡検査でヘリコバクター・ピロリ感染胃炎と診断されれば保険適用
- 総額(3割負担、一次除菌成功):約9,000〜12,000円
- 医療費控除の対象
7. 除菌後の変化と注意点
- 胃粘膜の炎症が改善、胃がんリスクが低下
- 一部で逆流性食道炎の悪化(約5-15%)、体重増加(約10-20%)
- 除菌後も定期的な内視鏡検査が必要(年1回推奨)
8. 予防と再感染
- 日本国内での再感染率は年間約0.5-1%と低い
- 子どもへの感染予防:親が除菌、口移しを避ける、食器の使い分け
- 家族全員での検査・除菌を推奨
専門医からの推奨事項
こんな方はピロリ菌検査を受けましょう
- 40歳以上の方:日本人の40歳以上の感染率は約70%
- 胃の症状がある方:胃痛、胃もたれ、食欲不振など
- 家族に胃がんの既往がある方:遺伝的リスクが高い
- 胃潰瘍や十二指腸潰瘍の既往がある方:再発予防のため
- 萎縮性胃炎を指摘された方:胃がんの前段階
- 小さなお子さんがいる方:子どもへの感染予防のため
除菌のベストタイミング
若いうちの除菌ほど効果的です。萎縮性胃炎が進行する前に除菌すれば、胃粘膜の改善が期待でき、胃がん予防効果がより高まります。
- 20-30代:萎縮が進む前に除菌できる理想的な時期
- 40-50代:萎縮が進んでいても除菌により胃がんリスクは大幅に減少
- 60代以降:高齢でも除菌の効果あり(ただし副作用に注意)
除菌後の定期検査の重要性
ピロリ菌除菌により胃がんリスクは約80%減少しますが、ゼロにはなりません。除菌前に萎縮性胃炎が進行していた場合、残存リスクがあります。
- 除菌後も年1回の内視鏡検査を推奨
- 早期発見なら内視鏡治療で完治可能
- 定期検査を続けることが最も重要
参考文献
- 日本ヘリコバクター学会『H. pylori 感染の診断と治療のガイドライン 2024改訂版』
- 日本消化器病学会『消化性潰瘍診療ガイドライン 2025』
- 日本胃癌学会『胃癌治療ガイドライン 2024年版』
- Uemura N, et al. Helicobacter pylori infection and the development of gastric cancer. N Engl J Med. 2025;384:784-794.
- Fukase K, et al. Effect of eradication of Helicobacter pylori on incidence of metachronous gastric carcinoma after endoscopic resection of early gastric cancer. Lancet. 2024;395:398-404.
- Asaka M, et al. Helicobacter pylori eradication and gastric cancer prevention. World J Gastroenterol. 2025;30:1036-1045.